CTとMRIの違いとは?|【症例で学ぶ】第二部:22年の現場経験者が解説

CTとMRIの違いについて、基本的な仕組みを前回の記事で解説しました。今回はそれを踏まえて、実際の症例を通じて違いを考えていきます。
1、くも膜下出血の場合
くも膜下出血(SAH)の診断において、CTとMRIにはそれぞれ特徴があります。CTは急性期のくも膜下出血の診断に非常に有効で、特に発症から数時間以内であれば高い感度を示します。発症から5日以内であれば91~100%の感度を示しますが、時間が経過するにつれて感度が低下し、6日以降では57~85%に落ちることがあります。そのため、発症から時間が経過した場合の評価にはMRIが適しているとされています。
MRIでは、特にT2*強調像やFLAIR法が優れた感度を示し、時間が経過しても出血の検出に有効です。特にT2*強調像では、発症から日が経っても高い感度を維持し、出血を明確に検出することができます。
以下に、CTとMRIの感度を発症後の時間経過に応じて比較した表を示します。
| 発症後の経過時間 | CTの感度 (%) | MRIの感度(FLAIR) (%) | MRIの感度(T2*強調) (%) |
| 発症5日以内 | 91~100 | 81~100 | 90.9~94 |
| 発症6日以降 | 57~85 | 33.3~45 | 100 |
※データは日本医学放射線学会『診断ガイドライン(2021)』を参考に作成。
このように、CTは急性期の診断に有効ですが、時間が経つとその検出感度が低下するため、発症後の再評価にはMRIが必要になることがあります。
1-1軽度のくも膜下出血はCTで見逃される?MRIのFLAIRとの違い
「くも膜下出血」と聞くと、多くの人が「激しい頭痛」や「命に関わる病気」を想像するかもしれません。しかし、実は「軽度」のくも膜下出血も存在し、CT検査では発見が難しい場合があります。では、なぜCTで見逃されることがあるのでしょうか? そして、MRIの「FLAIR(フレア)」という撮像法がどのように役立つのでしょうか?
1-1-1 CTはX線を利用、血液が少ないと見えにくい
CT(Computed Tomography)はX線を使い、体内の密度の違いを画像化する技術です。くも膜下出血がある場合、脳脊髄液(水)に混ざった血液が白く映ることで診断されます。しかし、出血量がごくわずかだと、血液と脳脊髄液の密度差が小さくなるため、CTでは識別が難しくなることがあります。
特に時間が経つと血液が脳脊髄液に拡散し、薄まってしまうため、軽度のくも膜下出血はCTでは見逃されることがあるのです。
1-1-2 MRIのFLAIRは「水の信号を消す」ことで血液を強調
そこで有効なのが、MRIのFLAIR(Fluid-Attenuated Inversion Recovery)という撮像法です。FLAIRの最大の特徴は、脳脊髄液(水)の信号を抑制すること。つまり、水が黒く映るように調整がされています。これにより、通常は水と一緒に紛れてしまう微量の血液を強調し、検出しやすくなります。
では、なぜFLAIRが軽度のくも膜下出血の検出に役立つのでしょうか?
ポイントは、「水の信号がゼロになるタイミングで画像を取得する」というFLAIRの原理にあります。純粋な水はゼロ信号となる一方、血液が混ざっていると完全にはゼロにならず、結果として微量なくも膜下出血も白く映るため、CTでは見逃されるような軽度の出血を検出できるのです。
ここで、データではFLAIRの感度が時間経過とともに大幅に低下するとされていますが、経験的には、FLAIRが検出感度を大きく失うことは少ないと感じています。特に、数日が経過した場合でも、FLAIRは依然として高い感度で出血を検出することが多く、時間経過に伴って感度が急激に落ちる印象はあまりありません。さらに、軽度のくも膜下出血においてもFLAIRは依然として有効であるということが、多くの臨床現場で確認されています。
文献にもあるように、FLAIRは軽度の出血を強調するための有用な手法として支持されています。
【参考】(https://www.jstage.jst.go.jp/article/jcns/20/9/20_KJ00007406849/_pdf)
このように、くも膜下出血の診断では、CTとMRIの特性を理解し、使い分けることが重要です。急性期の評価にはCTが優れていますが、時間が経過した場合や軽度の出血の見落としを防ぐためには、MRIのFLAIR撮像が大きな役割を果たします。
実際の症例(わかりやすい くも膜下出血)
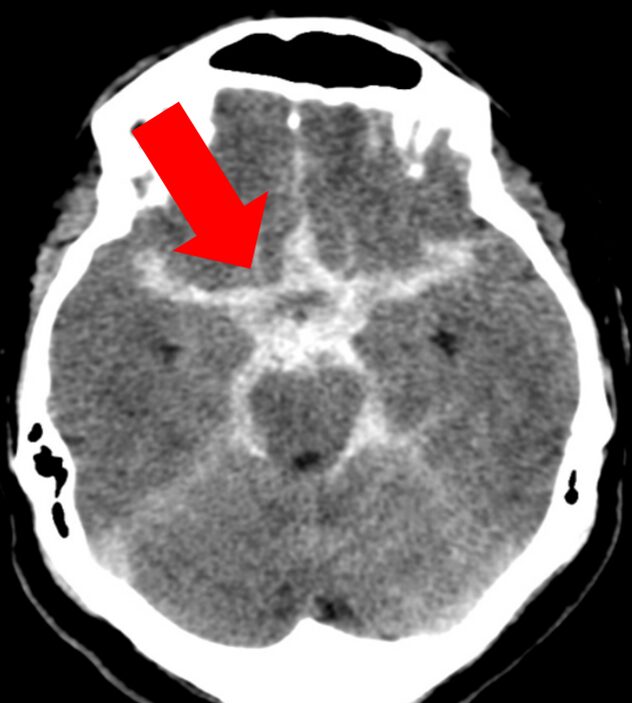
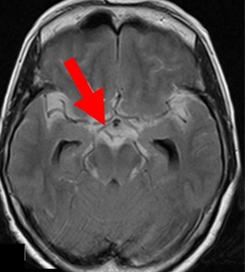
CT、MRI両者とも、出血(➡)が認識しやすい。
実際の症例(わかりにくい くも膜下出血)
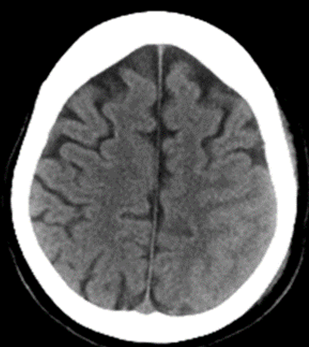
MRIを撮ると…
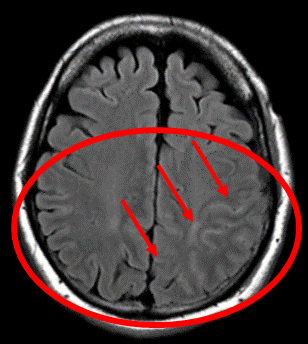
左右を比較すると脳の溝が白くなっている
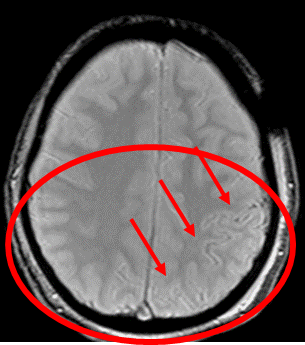
黒くなっている→くも膜下出血の診断
2、CTかMRIか:外傷における選択
CTは骨折や外傷性出血の診断に非常に優れた検査法ですが、「外傷=CT」という単純な考え方には疑問を感じます。外傷時の検査では、骨や硬い組織の評価にCTが適している一方、頭蓋内(頭の中)の異常の評価においてはMRIが有用なケースもあります。以下にその理由を挙げます。
骨由来のアーチファクトがMRIにはない 「アーチファクトとは、画像に現れる歪みや不明な影響のことを指します。例えば、CTでは骨が画像に影響を与えて、脳の周りの組織や小さな出血が見えにくくなることがあります。しかし、MRIでは骨由来のアーチファクトが存在せず、骨の直下に起こる薄い出血や頭蓋内の微細な異常を捉えやすいという利点があります。
骨による画像への影響
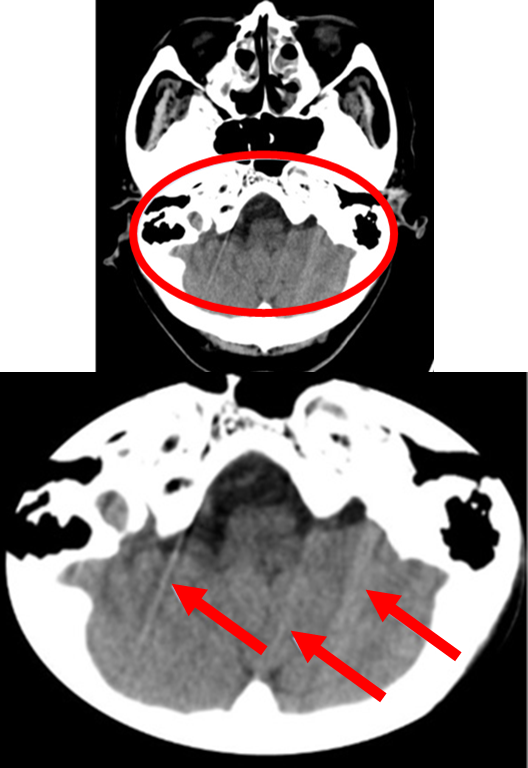
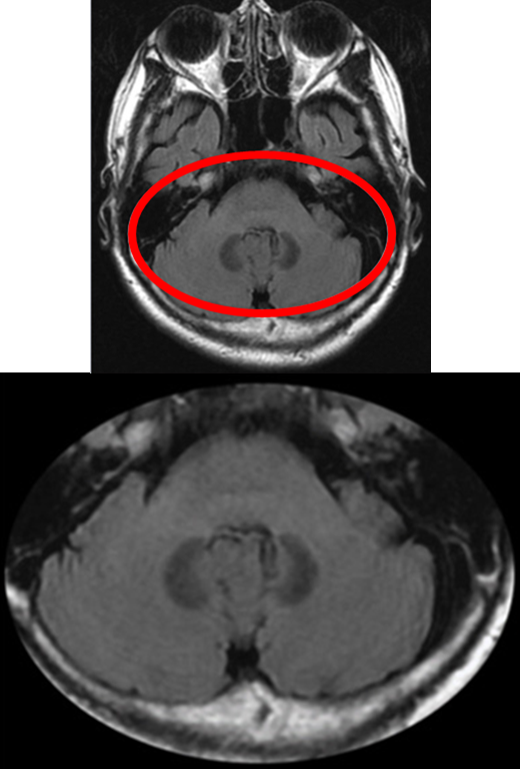
出血の検出能力
「出血=CT」と思われがちですが、MRIも出血の診断に非常に優れています。特に、T2*(磁化率強調画像)を用いることで、古い出血や微小な出血を捉える能力はMRIがCTを上回ります。時間が経過した出血や複雑な病態を評価する場合、MRIの方が詳細な情報を提供します。
治療方針に直結する情報
外傷時、仮に頭蓋内に異常のない骨折があった場合、治療の優先順位としては骨折そのものよりも、骨折に伴う頭蓋内の異常を否定することが重要です。例えば、骨折に付随して起こる可能性のある出血や脳損傷の有無を正確に確認するには、MRIのほうが適している場合があります。MRIは、頭蓋内の病態を詳細に評価し、治療方針に直結する情報を提供することが可能です。
このように、外傷時の検査選択では、CTとMRIそれぞれの特性を理解し、患者の状況に応じて最適な検査法を選択することが求められます。
3、経験を通じて感じたこと:CTとMRI、それぞれの重要性
大学病院や脳神経外科病院での勤務時代には、急性期の疾患や救急対応が多かったため、CTの迅速さと高い検出力に助けられる場面が多くありました。一方、現在勤務するクリニックでは、「数日前からの症状」や「非急性期の診断」が求められる場面が多く、MRIの多角的な診断能力が大きな助けとなっています。
CTやMRIのどちらを選ぶべきかは、患者さんの症状や発症からの経過時間に応じて慎重に判断する必要があります。検査そのものが治療を保証するわけではありませんが、適切な検査を選ぶことで得られる情報は、その後の治療方針に大きな影響を与えます。
4、納得して検査を受けていただくために
CTとMRI、どちらの検査になったとしても、それはあなたの今の症状に最も適した「原因究明の手段」です。
もし「MRIを受けることになったけれど、あの大きな音が不安…」「金属があるけれど大丈夫?」といった実務的な不安がある方は、ぜひ続けてこちらのガイドをご覧ください。当日の流れをシミュレーションすることで、リラックスして検査に臨めるはずです。
▶︎ [MRI検査の流れを完全解説|検査前の準備・当日の手順・注意点まで]
クリニック情報
けやき脳神経リハビリクリニック
院長:林 祥史(・日本脳神経外科学会認定 脳神経外科専門医・日本脳血管内治療学会認定 脳血管内治療専門医)
所在地:東京都目黒区下目黒2-14-13下目黒HAPPYビル1~3階(受付2階)
診療科目:脳神経外科・リハビリテーション科・内科
検査設備:MRI、レントゲン、超音波など
公式サイト:https://keyaki-nrc.com/






